パーキンソン病は、100人に1人は起こるという、発症する確率の高い病気です。
パーキンソンの症状が出たときに、試しに薬を使ってみて、その薬が効けばパーキンソン病と診断します。
診断がわかりにくい場合は、大きな病院に紹介して詳しい検査してから治療をします。
パーキンソン病の治療で大切なことは、『現時点では根治的な治療は存在しない』ということです。
ですので、今の医療水準におけるパーキンソン病の治療はすべて、『症状をやわらげるだけの治療(対症療法:たいしょう・りょうほう)』のみです。
根治的な治療がないからといっても、症状をやわらげることは大切なことです。
- パーキンソン病は、進行を遅らせる薬はありません
- 症状をやわらげる治療を行っていきます
- 症状が進行した場合は、介護保険の申請・難病申請を行っていきます
パーキンソン病の治療は、社会保障制度の利用も含めて、日常生活を少しでも過ごしやすくする提案を行っていきます。
パーキンソン病の治療の流れ│診断&治療のテクニック
- マドパー(L-DOPA)
- アジレクト・エクフィナ(MAOB阻害薬)
- レキップCR・貼り薬(ハルロピテープ)
- ゾニサミド(トレリーフ)
- ノウリアスト(高額)
- アマンタジン
- COMT阻害薬
- アーテン
- ドプス
- メトリジン
- 脳深部刺激療法(= 脳に電極を埋め込む手術 = DBS)を提案
- 発症初期の若い患者さんが適応となります
パーキンソン病の診断方法
- 医師が手足をさわる(独特の固さの有無を見る)
- 大きな病院で脳と心臓の精密検査(DAT・MIBG)
- マドパーが効くか確かめる(=診断的治療)
診察時に、医師が手足を触った時に、『パーキンソン病に独特の固さ』が認められれば、パーキンソン病を強く疑う根拠となります。
- 肘や膝の関節が固い
- 肘や膝の関節に力を加えると、ゆっくり動かせる
- 肘や膝の関節が『溶かした鉛のように』固い
- 肘や膝の関節が『歯車のように』カクカク動く
当院では、これらの症状があるかどうかを診察時には確認しています。
パーキンソン病(初期)の治療薬
パーキンソン病を疑った場合、ドパミン製剤(マドパー)を試しに飲んでみて、薬が効けばパーキンソン病と診断します(診断的治療)。
歩きづらい場合は、MAO-B阻害薬(アジレクト・エクフィナ・エフピー)を追加します。
それでも動きづらくなった場合は、ドパミンアゴニストの飲み薬(レキップCR)または貼り薬(ニュープロパッチ・ハルロピテープ)を使います。
*MAO-B阻害薬(アジレクト・エクフィナ)はやや高額で、3割負担の方でも、月1万円かかります
特に立ちくらみが強い場合、ドプスを使います。
一歩目が出にくくなった場合も、ドプスを使います。
ふるえが強い場合は、アーテン・トレリーフを使います。
マドパーの効きが悪いときは、トレリーフ・ノウリアストを使います。
高額でも確かな効果を希望する方には、ノウリアストを提案します。
パーキンソン病の薬には副作用もあります。
興奮・幻覚・性欲up・衝動的な行動・ギャンブル中毒 などの精神症状の副作用が強い場合は、貼り薬(ニュープロパッチ・ハルロピテープ)を中止します。
口が乾くときは、アーテン(トリヘキシフェニジル)を中止します。
参考│
・パーキンソン病ガイドライン2018
-
パーキンソン病の治療方針│医療者向け
-
パーキンソン病の薬の治療
パーキンソン病の薬物治療:
- 初期には、 L–dopa やドパミンアゴニスト、MAO–B阻害薬
- 進行期にはさらに 、COMT阻害薬 、ゾニサミド(トレリーフ)、ノウリアスト、アマンタジン
パーキンソン病ガイドライン2018
パーキンソン病のさらなる治療│手術・胃ろう
- 深部脳刺激療法(DBS)
- L–dopa経腸持続投与療法(levodopa–carbidopa intestinalgel infusion therapy:LCIG)
Armstrong MJ, Diagnosis and Treatment of Parkinson Disease : A Review. JAMA 323 : 548–560, 2020
-
パーキンソン病の確定診断│MIBG(医療者向け)
- パーキンソン病は、心臓の検査(MIBG)で、確定診断します。
パーキンソン病みたいな病気(パーキンソン症候群)は、特殊な脳の検査(DAT)で診断します。
MIBG(心臓の検査)で異常があれば、パーキンソン病です。
DAT(脳の検査)で異常があれば、パーキンソン病か、パーキンソン症候群のどちらかまで絞れます。
パーキンソン病か、パーキンソン症候群かは、MIBGで区別します。
パーキンソン病では MIBGが陽性となりますが、パーキンソン症候群では、MIBGが陰性になります。
- パーキンソン病→DAT陽性、MIBG陽性
- パーキンソン症候群→DAT陽性、MIBG陰性
-
パーキンソン病とパーキンソン症候群の違い│薬の効きやすさ
- パーキンソン病もパーキンソン症候群も、症状(体や手足が固い、手がふるえる、歩きにくい)はとても似ています。
パーキンソン病は薬が効きます。
しかし、パーキンソン症候群は薬が効きにくく、治りにくいです。
- 薬が効く → パーキンソン病
- 薬が効きにくい → パーキンソン症候群
-
パーキンソン病の主な症状 4選
- パーキンソン病の4大症状
- 固縮(手足が固くなる)
- 無動(無表情、動きが乏しくなる)
- 安静時振戦(じっとしていると手と足がふるえる)
- 姿勢反射障害(転びやすくなる)
その他の症状
- 便秘
- 立ちくらみ
- 多汗
- 認知症:もの忘れ
- 嗅覚障害:においがしない
- 夜中にごそごそ動く:レム睡眠行動障害
パーキンソン病は、動きが遅い、手が震える、などの『動きがおかしい』という症状を自覚して病院を受診されます。 しかし、実際には、いろいろな症状があります。 パーキンソン病の症状 動作が緩慢・動きが遅い[…]
高齢でパーキンソン病を発症した場合
高齢になってから発症するパーキンソン病は、進行が早く、悪化しやすいです。
また、認知症にもなりやすいです。
高齢発症のパーキンソン病の特徴
- 診断時から運動症状、非運動症状が重篤で、進行も早い
- 運動合併症 、特にウェアリングオフのリスクは低い(ジスキネジアに関しては多様性がある)
- 体軸症状,すくみ・姿勢保持障害・転倒・嚥下障害など生命予後を規定する症状の出現までの期間が短い
- 幻覚,認知症のリスクが高い
高橋, 超高齢社会における高齢Parkinson病診療 ~現状と課題~, 神経治療学 39(2): 51-57, 2022
高齢のパーキンソン病の患者さんには、ドパミンアゴニスト製剤(レキップCR・ハルロピテープなど)の治療は不向きの場合があります。
理由は、ドパミンアゴニスト製剤は、幻覚が見えたり、突然寝てしまったりする(= 突発性睡眠)ことがあるからです。
ですので、高齢者のパーキンソン病の場合は、マドパーから治療を開始する方が無難ですし、『マドパーが効けばパーキンソン病である』という、確かな診断的治療にもなります。
パーキンソン病の治療薬一覧
- L-DOPA(マドパー・スタレボ)
- MAO-B阻害薬(アジレクト・エクフィナ・エフピー)
- ドパミンアゴニスト(レキップCR・ハルロピテープ・ニュープロパッチ)
- COMT阻害薬(オンジェンティス・コムタン)
- ゾニサミド(トレリーフ)
- ノウリアスト
- アマンタジン
マドパー│パーキンソン病の特効薬
パーキンソン病には、ドーパミン製剤という特効薬があります。
ドーパミン製剤は、いろいろな種類があり、当院ではマドパーを処方しています。
マドパーは 1日6錠 まで飲めます(症状次第で個別対応しています)。
マドパーは治療効果を確かめるために増量していきます。
大きな病院の専門の先生でも、治療効果の確認のために、マドパー 1日6錠 まで増やして効果を判定することもあります。
マドパー1日6錠(600mg)まで増量し、効くかどうか確認
L-ドパの有効性確認のためには1回 200mg 1日3回まで増量することもある.
西川, 適切な薬物療法, Pharma Medica 37(4): 41-44, 2019
マドパーの診断的治療は安全性が高い
仮にパーキンソン病でなかったとしても、マドパーの副作用(吐き気・眠気)は、それほど怖いものではありません。
病気を診断できるメリット、マドパーが効くかどうかを知れるメリットの方が大きく見積もれる時に、診断的治療を提案します。
- 吐き気
- 眠気
- パーキンソン病かどうか? がわかる
- マドパーが効くかどうか? がわかる
マドパーと似た薬
- 弱: メネシット・ドパコール (L-DOPA + カルビドパ)
- 中: マドパー・イーシードパール (L-DOPA + ベンセラジド)
- 強: スタレボ (L-DOPA + カルビドパ + エンタカポン)
*メネシットの後発品 = ドパコール
メネシットは、マドパーよりも弱いです。
スタレボは、マドパーよりも強いです。
さらに、スタレボL100 は、1日 15錠まで飲めます。
メネシットの良い適応は、マドパーが効きすぎる人(=マドパーで体が動いてしまう・ジスキネジアが出てしまう人)です。
スタレボの良い適応は、マドパーの効果が早く切れてしまう人です。
スタレボは、COMT阻害薬が含まれており、マドパーよりも、L-DOPAの効果が長持ちします。
マドパーは メネシットの2倍強い│血中濃度が2倍
ベンセラジド製剤(マドパー)では、L-dopa の AUC(= 血中濃度時間曲線下面積) が、カルビドパ製剤(メネシット)の約2倍になる.
野元, パーキンソン病, 綜合臨牀 57(増刊): 1402-1405, 2008
-
L-DOPA製剤の上限(保険適応)│医療者向け
-
L-DOPA を保険診療で最も多く投与できるのはスタレボ(添付文書より抜粋)
スタレボL100: 1日 最大15錠(L-DOPA 1500 mg) まで増量OK
- 1錠の含有量(L-DOPA 100mg + カルビドパ 10mg + エンタカポン 100mg)
- 1日 総レボドパ量として 1500mg、総カルビドパとして 150mg、総エンタカポン量として 1600mg を超えないこと
- 投与回数は 1日8回 を超えないこと
スタレボ配合錠 添付文書より抜粋
マドパー: 1日 最大6錠 までしか飲めない
- 1錠の含有量(L-DOPA 100mg + ベンセラジド 25mg)
- 維持量として1日3~6錠を経口投与
マドパー配合錠 添付文書より抜粋
マドパーは初期治療として使いやすい薬です。
しかし、保険診療では、添付文書に従って、マドパーを1日6錠までしか使用できません。
それ以上のレボドパ(= L-DOPA)が必要となる場合は、スタレボに変更します。
細かい違いはありますが、効き目は大体どれも同じです。
病院ごとに使われる薬が違います。
また、1錠あたりの容量が異なるものもあります。
そして、添付文書により、それぞれの製剤ごとに、1日に飲める錠数が決まっているため、製剤ごとに1日の最大L-DOPA量が決まってしまいます。
マドパーは、L-DOPAを1日 600mg までしか補充できないため、それ以上必要な場合は、他の製剤(スタレボなど)に変更が必要です。
- マドパー1錠 = L-DOPA 100mg →1日6錠まで内服OK(L-DOPA 600 mg)
- スタレボL100 1錠 = L-DOPA 100mg →1日15錠まで内服OK(L-DOPA 1500 mg)
- ネオドパストン250 = L-DOPA 250mg →1日 6錠まで内服OK(L-DOPA 1500 mg)
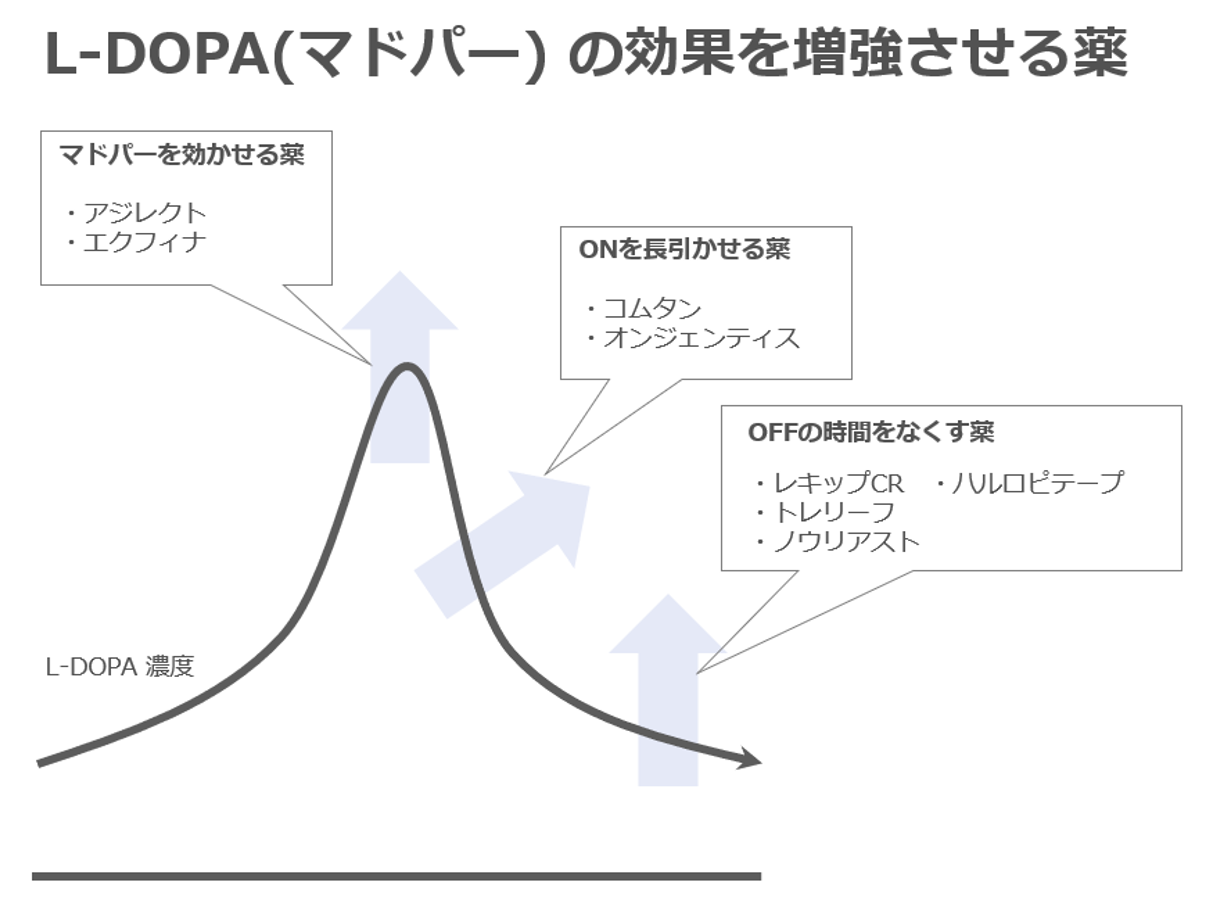
マドパーの効きは、だんだん悪くなる│ウェアリング・オフ
マドパーは、だんだん効かなくなってきます。このことを『ウェアリング・オフ』と言います。
マドパーの効きが悪くなること = ウェアリング・オフ
マドパーを長期に使っていると、マドパーが効きにくくなってきます。
その場合は、『マドパーの効きを良くする薬』が必要になってきます。
マドパーの効きを良くする薬
- アジレクト・エクフィナ・エフピー
- ニュープロパッチ・ハルロピテープ・レキップCR
- トレリーフ・ノウリアスト
「あれ?マドパー飲んでも、最近動きにくくなってきた気がする・・・」と思ったら、
ウェアリング・オフ(=マドパーの効きが悪くなる現象)が起こっている可能性が高いので、先生に相談してください。
薬を増える方向にはなりますが、動きやすくなります。
『マドパーを使用していると、マドパーの効きが弱くなるのであれば、マドパーは初めから使わずに、病気の後半に取っておいた方が良い』と考える人もいるかもしれませんが、それは誤りです。
マドパーを初期から使用しても、病気が進行してから使用しても、パーキンソン病全体の進行のスピードは変わりません。
ですので、症状を早めに緩和する『マドパーの早期の導入』『早期治療』が望ましいです。
-
治療はマドパー最小量から開始
-
マドパーは早期に使用OK│過剰投与は良くない
- 長期的には運動合併症(ウェアリングオフ・ジスキネジア)を予防するために治療開始薬にこだわる必要はない
- 過剰な L-ドパ 投与は明らかに運動合併症発現の要因になりうる
パーキンソン病ガイドライン2018
*ウェアリングオフ = マドパーの効きが悪くなること
*ジスキネジア = マドパーが効きすぎること以前は、ドパミンアゴニスト(レキップCRなど)から治療開始した方が、マドパーの神経に対する悪影響を避けられる、という論調がありました。
しかし、今では『長期的には、どちらの治療薬から開始しても変わらない』ことが明らかになりました。
アジレクト・エクフィナ・エフピー│MAO-B阻害薬
- アジレクト(新)
- エクフィナ(新)
- エフピー (古)
MAO-B阻害薬は、マドパーの効果を増強します。
マドパーの効果が弱まってきたと感じた場合は、MAO-B阻害薬の導入のタイミングです。
アジレクト・エクフィナは、パーキンソン病治療の新しい薬です。
アジレクトは、メンタルを安定化させる働きもあります。
エクフィナは、痛みをやわらげる効果もあります。
MAO-B阻害薬は、抗うつ薬と一緒に飲むことは禁止されています。ですので、アジレクトのメンタル安定化効果は、嬉しい効果です。
また、パーキンソン病は、筋肉が硬直しているため、常に慢性的な筋肉痛の状態ですので、エクフィナの痛みをやわらげる効果はありがたいものです。
エフピーは古い薬です。
覚醒剤成分が入っているため、海外旅行へ持っていくためには所定の手続きが必要です。
アジレクトは海外へ持って行ける
アジレクトは、覚醒剤成分(アンフェタミン)が含まれていないため、海外へ持って行くことができます。
しかし、エフピーは覚醒剤成分が含まれているため、海外旅行へは持っていけません(厚生局の所定の手続きが必要です)。
レキップCR・ハルロピテープ・ニュープロパッチ
- レキップCR(飲み薬) = ロピニロール
- ハルロピテープ(貼り薬) = ロピニロール
- ニュープロパッチ(貼り薬) = ロチゴチン
ドパミンアゴニストは、動きにくい時間を減らす効果があります(マドパーのOFF時間を短縮する効果があります)。
副作用として、『突発性睡眠』があり、突然寝ることがあるため、ドパミンアゴニスト製剤を使用中の人は、自動車運転ができません。
- ドパミンアゴニスト製剤(レキップCRなど)を飲んでいると、車の運転ができません
- 自動車運転できなくなる理由は、『突然寝ることがあるため』です
ドパミンアゴニストは、突発性睡眠の他に、『衝動性(しょうどうせい)』が出ることがあります。
社会になじまない、衝動的な行動をしてしまいます。
これらの副作用が起こる確率は、飲み薬(レキップCR)よりも、ハルロピテープ(貼り薬)の方が低いです。
皮膚のかぶれさえなければ、貼り薬の方が副作用が少ないため、メリットが大きいです。
- 過食
- 異常興奮
- 性欲が高まる
- ギャンブル中毒
これらは病気や薬の副作用で衝動的になっているだけですので、本人のせいではない、と解釈するご家族の温かい受け入れの姿勢が望まれます。
以前は、L-DOPAから使用すると、脳の損傷が進む・パーキンソン病が悪化しやすい、などと言われ、マドパーよりもドパミンアゴニスト製剤を先に使用する時代もありました。
しかし、今では、マドパーを先に使っても、ドパミンアゴニスト製剤を先に使っても、長期的な運動合併症の出現する確率は変わらない、と結論づけられています。
COMT阻害薬
- コムタン : 月1200円
- オンジェンティス : 月2-3万
COMT阻害薬を飲むと、マドパーの効果が長引かせることができます(ON時間の延長ができます)。
旧薬のコムタンはコストが安く、新薬のオンジェンティスはコストが高い治療となります。
オンジェンティスは、1日1回内服すると24時間効果が持続するというメリットがあります。
コムタン│朝1錠と昼1錠で十分
コムタンは、マドパー(ドーパミン)を、脳に届きやすくします。
1日合計2錠(朝1錠、昼1錠)で十分効果を発揮します。
コムタンを複数回飲むなら、オンジェンティスを1日1回飲めば良いです。
オンジェンティス│1日1回でOK
オンジェンティスは新しい薬です。
コムタンの改良版です。
OFF時間を短くする薬│ゾニサミド・ノウリアスト
ゾニサミド(トレリーフ)、ノウリアストは、OFF時間を短くして、動けなくなっている時間を減らす効果があります。
OFF時間の短縮する薬は、これらの他に、ドパミンアゴニストがあります。
アマンタジン│『動きすぎ』の治療薬
マドパーが効きすぎると、手足が勝手に動き出します(ジスキネジア)。
この手足が勝手に動く『ジスキネジア症状』の治療薬が、アマンタジンです。
ジスキネジア症状は、『マドパーの効きすぎ』なので、ジスキネジアの治療は『マドパーの減量』が正しいです。
しかし、マドパーを少し減量するだけで、ドーパミン不足になり、動けなくなる人もいます。
そのような、『マドパーが効きすぎるため、マドパー量を減らしたいけど、マドパーを減らすとすぐに動けなくなってしまう人』に対して、マドパーを減らさず、アマンタジンを追加し、ジスキネジアを治療していきます。
アマンタジンは透析患者さんには使えない
アマンタジンは、腎臓が良くない人とは相性が良くないです。
理由は、『アマンタジンは腎臓で排泄されるために、腎臓が良くないとアマンタジンの血中濃度が過度に上がってしまうから』です。
- 腎臓が良くない人 → アマンタジン減量すれば内服OK
- 透析中の人 → アマンタジンを飲んではいけない(禁忌:きんき)
アーテン│手のふるえに効く
手のふるえがあればアーテンが効きます。
副作用は、のどの渇き、口の渇き、です。
副作用の程度はさまざまで、口が乾かない人は、全く渇きません。
アーテンは時に製剤が流通制限(製造が追いつかない)ことがあります。
その場合は、同じ薬である『トリヘキシフェニジル』が処方されます。
トリヘキシフェニジルの在庫も不足している場合は、アキネトンが処方されます。
*アーテンは、もの忘れの薬(ドネペジルなど)は、飲み合わせが良くないです。
ドプス600mg│すくみ足・一歩目が出にくい症状の特効薬
ドプスは、1日 600mg まで増量すると、一歩目が出やすくなります。
ドプスは起立性低血圧(=立ちくらみ)の薬でもあります。
パーキンソン病は、一歩目が出にくくなる(=すくみ足になる)と同時に、立ちくらみも起こりやすいですし、ドプス治療はどちらにも有効であるため、都合が良いです。
入院して行う治療もある│デュオドーパ
パーキンソン病が進行して、薬が飲めなくなるくらい衰弱したら、胃ろうとなります。
胃ろうは、『お腹の皮膚と胃をつなげる』ことを言います。
つまり、お腹から直接、胃に薬を流し込めます。
デュオドーパは、胃ろうから入れる用のパーキンソン病の薬です。
なるべくデュオドーパのみで使うことが望ましいです。
1日のうち16時間しか投与することができないため、夜中に薬が効いていない時間ができてしまうのがデメリットです。
まずは、鼻からの管で、この治療が効くかどうかをテストしてから、胃ろうを増設できるという段階的な方法もあります。
アポモルフィン持続皮下注│アポカイン注射
オフ時(= 動きが悪くなった時)に対するレスキュー薬(= 緊急治療薬)としては本邦で承認されています。
アポモルフィン(アポカイン)皮下注射は、現在、当院では行っていません。
ヴィアレブ持続皮下注射
ヴィアレブ持続皮下注射は、持続的に L-DOPA製剤(=ヴィアレブ) を皮下注射し続ける機械を取り付ける治療です。
ヴィアレブの持続皮下注射は、主に『OFF時間を短くする』目的で使われます。
ですので、ジスキネジアが強い方は積極的な適応ではないです。
- 皮下注射製剤を持続的に投与する治療
- 肌に取り付けてある装置のため、激しい運動はできません
- 皮膚トラブル(感染)さえなければ、快適に過ごすことができます
ヴィアレブ皮下注射の適応
- 若い人
- 認知症がない人
- 幻覚の副作用が出にくい人
- 動作が遅い人
- OFF時間が長い人
ヴィアレブ持続皮下注射の良い適応は、OFF時間を短くしたい希望のある、動作緩慢が主症状で、かつ、若くて、認知症がなくて、副作用の幻覚に耐えられる人です。
ヴィアレブ皮下注射の導入方法
ヴィアレブ皮下注射の導入は、入院して行います(外来では導入できません)。
調整のため、約2周間程度、入院します。
自宅退院後は、外来で通院しながら微調整を行います。
一度導入された後、外来通院の状態であれば、当院でも調整を致します。
ヴィアレブの副作用
副作用は、主に『幻覚』です。
若い人であれば、幻覚の副作用は出にくいです。
高齢の人であっても、認知症がなければ、幻覚の副作用は出にくいです。
幻覚が出るからと言って、認知症が進むわけではないので安心してください。
-
ヴィアレブの組成│医療者向け
- 『L-DOPA + カルビドパ』 の プロドラッグである 『ホスレボドパ + ホスカルビドパ』 を皮下注射する製剤です。
2022年12月に日本で製造販売承認されました。
パーキンソン病の最新治療
- エクソソーム治療
- L–dopa吸入粉末薬
- アポモルフィン舌下投与フィルム製剤
- iPS細胞の治療
- 遺伝子治療(ベングルスタット)
- 生物製剤: 抗αシヌクレインモノクローナル抗体(プラシネズマブ)
エクソソーム治療は、当院でも行っています。
当院の場合は、最も若い臍帯血幹細胞(へその緒)から生成されたエクソソームを点滴して行っています。
エクソソームとは? エクソソームとは、細胞同士を行き来する伝達物質のひとつです。 このような方におすすめです 若々しくなりたい 眠りが浅い シミ・シワが気になる […]